Care este pericolul de displazie de șold la copii? Gradul de displazie de șold la copii. Displazie la cot
Riscul de malignitate ( malignitate) depinde de:
- stadiul bolii;
- vârsta femeii;
- patologii concomitente ale organelor genitale și ale corpului în ansamblu;
- luat pentru displazia de tratament;
- stil de viata ( dependență de nicotină și sexualitate cu mulți parteneri);
- predispoziție genetică.
Etapele bolii.
Riscul de malignitate a displaziei depinde de stadiul bolii.Există trei etape ale displaziei cervicale:
- ușor;
- medie;
- grele.
Vârsta unei femei.
Femeile de la 25 la 35 de ani sunt cele mai expuse riscului. Pericolul de displazie la o vârstă atât de fragedă se datorează și faptului că capacitatea de reproducere a unei femei este afectată ( capacitatea de a naște). Dacă displazia este detectată la tinerele nulipare sau la femeile gravide, opțiunile de tratament sunt semnificativ limitate. Deci, operația este contraindicată femeilor tinere. Dacă în timpul detectării displaziei, medicul, de regulă, decide să amâne tratamentul până la sfârșitul sarcinii.Patologii concomitente ale organelor genitale și ale corpului în ansamblu.
Cu patologii concomitente ale organelor genitale și ale organismului în ansamblu, crește riscul de tranziție a displaziei la cancerul de col uterin.Cele mai frecvente patologii sunt:
- boli cronice, cu transmitere sexuală: clamidie, gonoree, micoze, ureaplasmoză, sifilis;
- infecții nespecifice: stafilococ și streptococ;
- leziuni traumatice ale mucoasei ca urmare a numeroase avorturi.
Tratament acceptat.
Posibilitatea de displazie malignă este, de asemenea, afectată de timpul de tratament și de eficacitatea acestuia. Odată cu tratamentul chirurgical al displaziei, riscul de malignitate este minim și în cazul altor metode de tratament ( de exemplu, cu medicamente) crește.Stil de viață.
Dependența de nicotină și activitatea sexuală cu mulți parteneri afectează, de asemenea, negativ cursul displaziei. Riscul de malignitate crește de zeci de ori.Predispoziție genetică.
De asemenea, posibilitatea dezvoltării displaziei în cancerul de col uterin este influențată de o predispoziție genetică. Deci, riscul de malignitate este mai mare la femeile ale căror rude suferă ( sau a suferit) cancer de col uterin sau alte tipuri de cancer.Displasia este de asemenea periculoasă, deoarece cursul ei este practic asimptomatic. O femeie nu poate face reclamații timp de mulți ani. Prin urmare, examenele ginecologice planificate, în timpul cărora este detectată această patologie, sunt foarte importante.
Următorii factori negativi contribuie, de asemenea, la dezvoltarea displaziei cervicale:
- Imunodeficiență - (pornind de la malnutriție și stres, terminând cu boli cronice).
- Dependența de tutun (chiar fumul de mâna a doua) crește riscul de displazie cervicală de 4 ori.
- Boli cu transmitere sexuală ( boli cu transmitere sexuala).
- Tulburări ale fondului hormonal.
- Leziuni cervicale.
Simptomele displaziei cervicale
În unele cazuri, displazia cervicală poate fi asimptomatică. Cu toate acestea, există încă simptome ale acestei boli, deși indică alte boli care însoțesc displazia cervicală. Cel mai probabil dintre ele: colpită și cervicită.
În acest caz, displazia cervicală se manifestă prin următoarele simptome:
- senzație de arsură;
- durere în timpul actului sexual;
- descărcarea de sânge
De asemenea, este demn de remarcat faptul că displazia cervicală este capabilă în special să progreseze pe fundalul leziunilor genitale negii .
Diagnosticul și tratamentul displaziei
Pentru depistarea la timp a displaziei cervicale, se recomandă efectuarea unui examen periodic de către un medic ginecolog. Pentru a diagnostica displazia cervicală, medicul ginecolog recurge la o serie de tehnici: examinarea colului uterin în oglindă, colposcopie, examen citologic de frotiu, examen histologic al unui fragment de țesut afectat de displazie, metoda PCR .
Tratamentul utilizat pentru displazia cervicală depinde întotdeauna de o serie de factori, de exemplu, gradul de dezvoltare a bolii, vârsta pacientului și așa mai departe.
Este important să rețineți că displazia de col uterin este o boală periculoasă, ea poate fi tratată și trebuie tratată, așa că consultați imediat un medic pentru primele simptome.
Tratamentul displaziei cervicale constă în două etape: imunostimulare și intervenție chirurgicală.  Intervenția chirurgicală presupune îndepărtarea zonei afectate folosind una dintre metodele:
Intervenția chirurgicală presupune îndepărtarea zonei afectate folosind una dintre metodele:
- crioterapie (azot lichid);
- unitate electrochirurgicală;
- laser cu argon sau dioxid de carbon.
După operație, perioada de reabilitare durează aproximativ 4 săptămâni, în care pot fi observate dureri în abdomenul inferior, descărcare copioasă din tractul genital și febră. Ar trebui să vă protejați de factorii care pot dăuna colului în această perioadă și să refuzați: contactul sexual, dublarea, ridicarea greutății, utilizarea tampoanelor.
Prevenirea displaziei cervicale
După operația de îndepărtare a displaziei cervicale, medicul ginecolog trebuie examinat în mod regulat pentru a preveni o posibilă recidivă în timp. De asemenea, ar trebui să vă ajustați stilul de viață și pentru următoarele 3-4 luni să vă saturați dieta cu vitamine din grupele A și B, să tratați toate tipurile de boli infecțioase în timp util, să încetați fumatul, să folosiți contraceptive și să consultați regulat un ginecolog de 1-2 ori pe an.
Ce este displazia endometrială
Displazie, dacă este necesar să o tratați
Ce este displazia? Aceasta este o încălcare a structurii celulare și a funcționării membranei mucoase a colului uterin. Într-o celulă, modificările afectează nucleul, care are dimensiuni mai mari, cu un contur inegal. Displazia este rară în rândul bolilor ginecologice, până la 2 cazuri la 1000 de populații feminine la o vârstă fragedă sub 35 de ani. Această patologie se referă la afecțiuni precanceroase.
Cauzele bolii
Cauzele bolii
Cauza displaziei endometriale este:
- În 90% din cazuri, infecție cu tipul oncogen de papilomavirus uman.
- Boli de lungă durată și netratate ale organelor genitale, inflamatorii
- Leziuni cervicale
- Nașterea timpurie
- Începutul activității sexuale la o vârstă fragedă
- Tulburări hormonale, pe fondul sarcinii, luând medicamente care conțin hormoni
- Deficiență de vitamina A, beta-caroten, C
- Predispoziție genetică la displazie, cancer de col uterin
Fumatul, imunitatea redusă, nivelul de trai scăzut sunt factori care contribuie la dezvoltarea virusului în celulele endometriale.

Diagnosticul bolii
Diagnosticul bolii
Volumul de examinare pentru displazia endometrială este prescris de un medic ginecolog. Lista studiilor de laborator și instrumentale:
- Examenul ginecologic folosind probe vaginale (examen profilactic la femei)
- Un frotiu pentru citologie (o metodă preventivă pentru examinarea femeilor de la vârsta de 21 de ani)
- Colposcopie (folosită pentru modificări patologice în frotiu pentru citologie)
- Biopsie urmată de histologie tisulară (utilizată pentru modificări patologice în frotiu pentru citologie)
- Diagnosticul PCR (cu diagnosticul stabilit de displazie)
![]()
clasificarea displaziei
Clasificarea bolilor
Se disting trei grade în funcție de profunzimea de distribuție a tulburărilor în structura celulară a endometrului. Respectiv, ușoară, displazie de 1 grad. Modificările structurii celulare ocupă o treime din grosimea endometrului. În cele mai multe cazuri, această afecțiune trece fără tratament fără urmă. În zece procente din cazuri - evoluția bolii la 2 și 3 grade. Moderat, respectiv displazie 2 grade. Modificările structurii celulare ocupă două treimi din grosimea endometrului. În cincizeci la sută din cazuri, displazia trece fără tratament fără urmă. În douăzeci la sută din cazuri, boala progresează până la gradul 3. În cinci procente din cazuri, se observă degenerarea în cancerul de col uterin. Displasie severă, respectiv, de 3 grade. Modificările structurii celulare ocupă întreaga grosime a endometrului. În cincizeci la sută din cazuri, displazia trece fără tratament fără urmă. În cincizeci la sută din cazuri, se observă degenerarea în cancerul de col uterin.
Simptomele bolii
În majoritatea cazurilor, displazia se desfășoară în secret. De obicei, femeile merg la medic atunci când procesul de infecție se alătură. Următoarele manifestări sunt caracteristice displaziei:
- Durere în timpul actului sexual
- Spotting după actul sexual
- Durere în partea inferioară a abdomenului, prelungită și tragere

Sarcina și displazia
Efectul displaziei asupra sarcinii
Displazia nu afectează funcția reproductivă a femeilor. Este posibil să se efectueze un tratament la femei nulipare, deoarece se folosesc metode non-traumatice. În timpul sarcinii, tratamentul displaziei nu este efectuat, ci este amânat pentru o perioadă după naștere.
Prevenirea bolilor
Profilaxia primară (pentru a preveni displazia) și secundară (pentru a preveni recidiva) include:
- Alimente îmbogățite cu vitamine (în special vitamine din grupele A și B) și microelemente (în special seleniu)
- Remediarea focurilor de infecție
- Utilizare contraceptivă
- Încetarea fumatului
- Ceai verde
- Examinări preventive ale medicului ginecolog o dată la șase luni cu frotiu pentru citologie

tratament pentru displazie
Tratamentul bolilor
Metoda de tratament este determinată de medicul curant și depinde de gradul de displazie, vârstă și boli concomitente ale pacientului. Fiecare femeie cu displazie cervicală este administrată printr-un curs de terapie antiinflamatoare. La primul grad de displazie se folosesc tactici de observare dinamică. Femeile dau frotiuri pentru citologie la intervale la fiecare 3 luni. Cu două rezultate atipice, tactica se schimbă în favoarea tratamentului chirurgical. În al doilea și al treilea grad de displazie, se folosește tratamentul chirurgical al displaziei. Cauterizarea se referă la aceasta, prin care zonele de displazie sunt distruse. În timp, după procedură, endometrul este înlocuit cu celule tipice. Această procedură poate fi efectuată într-o clinică, nu necesită internare într-un spital.

Cauterizarea displaziei
Metode pentru cauterizarea displaziei endometriale:
- Criodistrucția. Efectul răcelii pe locul displaziei. Una dintre metodele eficiente de tratare a displaziei endometriale. Este utilizat pe scară largă la femei la orice vârstă, de asemenea, în perioada de reproducere. După tratament, mucoasa colului uterin rămâne în siguranță și sonoră fără cicatrici și cicatrici.
- Electrocoagulare. Se realizează prin electrozi cu buclă folosind un curent electric de joasă tensiune. Folosit la femeile care nu intenționează să aibă un copil. Deoarece curenții acționează asupra țesuturilor profunde, în urma cărora se formează cicatrici pe colul uterin.
- Coagulare cu laser. Se utilizează radiații laser cu intensitate scăzută, așa-numita evaporare. Este utilizat la femei la orice vârstă și cu funcție de reproducere păstrată. După procedură, endometrul rămâne fără cicatrici și cicatrici.
- Expunere la unde radio. Folosit la femei la orice vârstă, procedura nu lasă cicatrici și cicatrici pe endometru.
tratament chirurgical
Cu o suprafață mare de leziuni endometriale și gradul 3, se utilizează tratamentul chirurgical al displaziei:
- Conizarea cuțitului la rece. Tratament chirurgical, în care este îndepărtată zona regiunii cervicale atipice.
- Diatermokonizatsiya. Excizia electrochirurgicală în formă de con a unui situs atipic.
- Conizare laser. Se utilizează radiații laser de înaltă intensitate. Cu această metodă, secțiuni de țesuturi excizate rămân pentru examen histologic.
- Amputarea colului uterin. Tratamentul chirurgical al displaziei, în care este îndepărtat întregul col uterin. Realizat de ginecologi-oncologi.
Chirurgia trebuie efectuată în primele zile ale ciclului menstrual. Acest lucru este important deoarece în această perioadă există o restaurare activă a endometrului. Anestezia locală este utilizată ca anestezie, iar în unele cazuri, anestezie generală.
Reabilitare după tratamentul chirurgical al unei boli
Perioada de recuperare după cauterizare durează 5-6 săptămâni. În primele două trei săptămâni, sunt tipice următoarele manifestări: mici depistări din vagin, dureri în abdomenul inferior și în perineu. Pentru recuperarea rapidă, se folosesc vitamine din grupele A, C, E, B, beta-caroten, bioflavonoide, acid folic, oligoelemente. În perioada de recuperare, este necesar să se excludă:
- injectarea
- Făcând sex
- Utilizarea tampoanelor sanitare
- baie
- Vizitarea saunelor
- Luând aspirină
- Exercitarea intensivă
După perioada de recuperare, o reexaminare obligatorie a ginecologului! Femeile dau un frotiu pentru citologie după trei luni pentru a evalua rezultatele tratamentului chirurgical. Reînnoirea mucoasei cervicale are loc în 6-10 săptămâni. În termen de 12 luni, pacienții după tratament chirurgical sunt examinați de patru ori.
Contraindicații pentru tratamentul chirurgical
- sarcină
- adenocarcinom
- Procesele inflamatorii acute și subacute la nivelul organelor pelvine
- Proces infecțios la nivelul vaginului și colului uterin
- Proces malign prin biopsie
- Mărimea locului epiteliului afectat nu poate fi determinată
Imunostimulante în tratament
Principala cauză a displaziei endometriale este papilomavirusul uman. Există o direcție în tratamentul medicamentelor care cresc imunitatea. Dar ca o metodă suplimentară pentru a vindeca moxibustia.

remedii populare
Remedii populare pentru tratament
Nu este de dorit să apelezi la tratamentul cu remedii populare pentru displazie în termen de 6 săptămâni după tratamentul chirurgical. Deoarece medicina tradițională folosește proceduri, dublarea și utilizarea tampoanelor igienice saturate cu perfuzii medicinale, care se recomandă a fi evitate în perioada de recuperare.
În afara perioadei de reabilitare și în perioada de observare dinamică, se folosesc următoarele metode populare.
Câteva rețete:
- Tampoane igienice cu unguent de propolis. Se amestecă 10 grame de propolis cu 200 de grame de unt. Se pune pe aragaz, se dă la fiert, se lasă la foc mic timp de 15 minute. Se strecoară amestecul rezultat, se răcește și se înmoaie tampoane igienice. Tamponii se introduc în vagin timp de treizeci de minute. Repetați procedura timp de o lună.
- Tampoane igienice cu miere și aloe se amestecă. O jumătate de pahar de miere și jumătate de pahar de suc de aloe și amestecă tampoane igienice. Tamponii se introduc în vagin noaptea. Repetați procedura timp de două săptămâni.
- Douching cu tinctura de calendula și ceai verde. Galbenele florează o lingură amestecată cu o lingură de ceai verde. Turnați amestecul în apă clocotită și lăsați câteva ore. Douching-ul trebuie făcut zilnic seara. Repetați procedura timp de o lună.
- Băi cu decoct de muguri de pin. Se macină rinichii de pin, se toarnă o lingură de amestec zdrobit cu 1 cană apă clocotită. Se mai fierbe două minute. Se răcește bulionul. Ia baie zilnic seara. Repetați procedura timp de o lună.
Toate materialele de pe site sunt verificate de către medicii reumatologi, dar nu sunt o rețetă pentru tratament. Dacă este necesar, consultați un medic pentru examinare!
Ce este displazia de șold la nou-născuți? Aceasta este o condiție a subdezvoltării articulației cauzată de anumiți factori. Situația necesită un tratament obligatoriu, în caz contrar, displazia se va transforma într-o luxație a șoldului. Pentru identificarea bolii, este necesar să se supună examinărilor la timp ale pediatrului și ale chirurgului ortoped pediatru.
Un diagnostic lung și complicat în fișa medicală a unui copil - displazia de șold la un nou-născut - ce înseamnă asta? Cum se poate determina prezența acestei patologii la un sugar și cât de lung și complicat poate fi tratamentul? Toate aceste întrebări încep să-și facă griji mamele tinere din momentul în care au auzit pentru prima dată despre o astfel de boală.
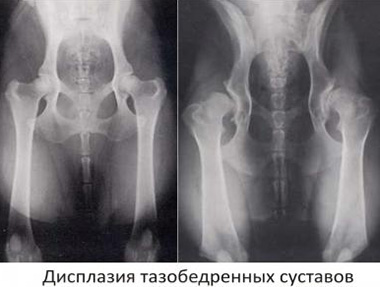
Diagnosticul de „displazie de șold” la nou-născuți se face cu o conexiune necorespunzătoare a femurului și a acetabulului
Important! În primul rând, trebuie să înțelegeți care este displazia de șold la nou-născuți: aceasta este o condiție în care dezvoltarea articulației în perioada prenatală nu a fost finalizată.
Structura articulației șoldului este o combinație a două componente - „femurul” sub forma părții superioare a femurului și „pelvinul” sub forma unei adânciri în osul pelvin (acetabul). Diagnosticul de displazie se face atunci când capul femural este inserat incorect în acetabul, încălcând astfel capacitatea picioarelor de a acționa ca suport.

În ceea ce privește severitatea, patologia este împărțită în:
- Așa se numește predvyvihsau displazie ușoară de șold la nou-născuți. Este exprimat în maturitatea insuficientă a țesuturilor componentelor femurale și pelvine, în timp ce acestea nu sunt părtinitoare unele față de altele.
- subluxație - poziția ușor deplasată a capului femural sau forma neregulată a acetabulului.
- luxație. La un astfel de grad, capul femural prezintă tulburări grave în structura sa și este puternic deplasat în raport cu acetabulul.
De ce se dezvoltă displazia și ce amenință
informații de citit

Cauzele bolii pot servi:
- factor ereditar - destul de des displazia este diagnosticată la copiii ai căror părinți au suferit și de această boală în copilărie;
- fondul hormonal al unei mame însărcinate - progesteronul (hormonul sarcinii) are un efect relaxant asupra ligamentelor articulare ale fătului;
- tulburări intrauterine ale formării țesuturilor fetale, cauzate de greutatea mare a copilului, prezentarea sa pelvină, apă scăzută, unele boli ginecologice ale viitoarei mame.
Consecințele displaziei de șold la nou-născuți în absența unui tratament adecvat pot fi destul de grave, până la dizabilități.
Notă. Dacă displazia nu este rezolvată până la vârsta de un an, medicul poate interzice punerea copilului pe picioare, iar primii pași vor întârzia până la recuperare.
Simptomele displaziei de șold la nou-născuți
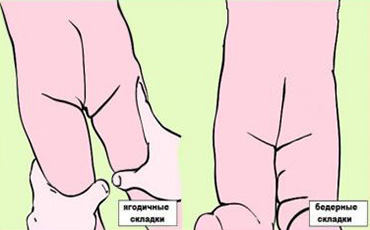
Dacă o mamă se întreabă cum să determine displazia de șold la copilul ei nou-născut, îi va fi util să cunoască semnele acestei boli:
- asimetria lungimii picioarelor;
- pliurile de pe șolduri și fesele ambelor picioare sunt asimetrice;
- la îndoirea articulațiilor genunchiului, picioarele copilului nu pot fi deplasate complet;
- atunci când pliați picioarele în cruce, punctul de intersecție a membrelor este în coapsa superioară, în timp ce în mod normal ar trebui să fie mai aproape de genunchi;
- un clic se aude clar în zona articulației șoldului la îndoirea și ridicarea picioarelor;
- la un copil care știe deja să meargă, aceștia se vor manifesta prin mersul afectat și subdezvoltarea mușchilor gluteali din partea în care există încălcări.
Important! Medicii sunt obligați să verifice prezența nou-născutului în cazul spitalului, iar după aceea - medicul pediatru local. Dacă există o suspiciune de displazie a articulației șoldului la un nou-născut, este obligatoriu să fie examinat de un chirurg ortoped care, dacă este necesar, va prescrie o examinare cu ultrasunete sau radiografie pentru a determina gradul de dezvoltare a patologiei.
Măsuri terapeutice
Este important de știut că tratamentul displaziei de șold la un nou-născut ar trebui să înceapă imediat după stabilirea patologiei, deoarece o formă ușoară de displazie în absența corecției poate duce rapid la luxația. de asemenea trebuie să fiți pregătit pentru un curs lung de tratament continuu, care are propriile sale caracteristici.

Una dintre ele este natura complexă a tratamentului, deoarece numai cu o combinație competentă de diferite metode se poate obține succesul. Un rol imens îl joacă masajul cu displazia de șold stabilită la nou-născuți, precum și prevenirea acestuia. Pediatrul raional va arăta mamei sale tehnici principale, iar în viitor va putea efectua masajul.
Asigurați-vă că pentru a corecta starea pacientului i se vor acorda mărire largă și purtarea constantă a aparatelor ortopedice. Măturirea largă se folosește de la naștere și reprezintă următoarea procedură: un scutec gros este pliat într-un dreptunghi, care este așezat între picioarele copilului așezat în părțile laterale și aplecat la genunchi și fixat cu cravate pe umeri.

Aparatele ortopedice sunt de asemenea folosite pentru fixarea articulațiilor într-o poziție fiziologică:
- Perna Freyk este un design din plastic cu bretele, trebuie să fie selectată strict ca mărime și să se schimbe pe măsură ce copilul crește.
- Pavlik Stirrups - un dispozitiv format din panglici strânse, care susțin picioarele în poziție.
- Pneuri de împrăștiat cu diferite - femural sau popliteal - amplasarea de șlep. Există, de asemenea, anvelope speciale pentru copii care merg deja pe jos.

Notă. De obicei, de la trei săptămâni până la 6-8 luni, sunt prescrise etrierile lui Pavlik și o anvelopă cu șlepuri situate sub genunchi, și apoi înlocuite cu o șpagă cu șlepuri femurale.
Una dintre regulile principale atunci când folosiți aceste dispozitive este purtarea constantă fără pauze, chiar și pe termen scurt.
Adesea, medicul interzice chiar scăldarea completă, recomandând înlocuirea procedurilor de apă cu spălarea cu bureți umedi. În acest caz, igiena bebelușului ar trebui să fie acordată mai multă atenție decât de obicei, deoarece sub anvelopele și panglicele diferitelor dispozitive erupții cutanate, abraziuni și iritații pot apărea cu ușurință. În caz contrar, purtarea tuturor tipurilor de bretele nu ar trebui să aducă niciun inconvenient sau restricție - puteți alăpta copilul, purta orice fel de haine, purta un cărucior pentru o plimbare.
Gimnastica terapeutică
![]()
Principalele exerciții pentru displazia de șold la nou-născuți se efectuează după cum urmează:Important! Exercițiile terapeutice pentru displazia de șold la nou-născuți sunt, de asemenea, destul de eficiente, în timp ce este simplu de efectuat. După mai multe vizite la medicul de terapie pentru exerciții, părinții ei o pot efectua și ei singuri.
- Poziția copilului - culcat pe spate. Un adult ridică picioarele în sus (pe rând), aplecându-se și fără a se îndoi în articulațiile genunchiului și șoldului.
- În aceeași poziție inițială, picioarele trebuie să fie îndoite fără să se ridice deasupra suprafeței.
- Creșterea șoldurilor la lățimea maximă.
- Rotația femurală.
Toate aceste exerciții trebuie efectuate cât mai atent, fără riscul de a deteriora oasele și articulațiile fragile ale bebelușului. Este bine dacă copilul este hrănit, dar nu doar hrănit și are o dispoziție veselă, bună. Procedurile gimnastice ar trebui să aducă doar emoții pozitive atât bebelușului, cât și mamei.
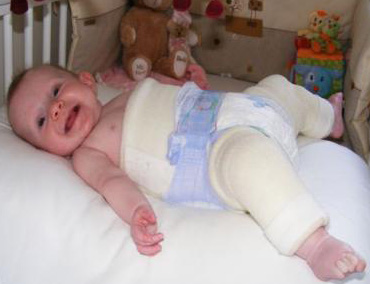
Important! Odată cu displazia de șold la sugari, se folosesc și diferite metode de fizioterapie.
Dacă metodele de corecție de mai sus nu au adus îmbunătățiri, precum și cu o încălcare gravă a structurii articulare, se utilizează tratament chirurgical. În timpul operației, se restabilește poziția corectă fiziologic a părților articulației unele față de altele.
Complexitatea și volumul tratamentului chirurgical depind de gradul de patologie. În unele cazuri, chirurgia repetată poate fi chiar necesară. Dar operația nu va rezolva problema instantaneu, după ce necesită nu mai puțin de o terapie de reabilitare lungă și minuțioasă.
Boala descrisă nu este cea mai frecventă la nou-născuți, dar se poate manifesta fără cauze și simptome evidente. Prin urmare, este extrem de important să se supună la timp toate examinările prescrise de medicul pediatru local și să se respecte măsuri preventive pentru displazie. Dacă diagnosticul este deja făcut, terapia în timp util va ajuta la evitarea consecințelor grave.
